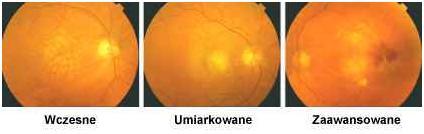
Wczesne stadium suchego AMD to pojawienie się na dnie oka tzw. druzów i zaników siatkówki. Są to złogi gromadzące się głęboko w siatkówce, które prowadzą do uszkodzenia fototeceptorów ( komórek odbierających światło i przekazujących je do mózgu). Wynikiem tego jest powstanie ciemnych, szarych plam w pola widzenia i pogarszania ostrości wzroku.
Z biegiem czasu linie proste zaczynają się zniekształcać, krzywić i falować. Są to metamorfopsje. W suchym AMD rzadko dochodzi do głębokiej utraty widzenia. Rzadko, gdy proces postępuje, osiąga późne stadium suchego AMD lub przechodzi w postać wysiękową.
DIAGNOSTYKA AMD
- Dokładne badanie okulistyczne
- Angiografia fluoresceinowa
- OCT - tomografia oka
- Angiografia indocjaninowa
LECZENIE SUCHEGO AMD
Leczenie polega na monitorowaniu i spowalnianiu postępu choroby. Ważna jest modyfikacja diety, zaprzestanie palenia i unikanie nadmiernego światła słonecznego. Ważne jest również zażywanie suplementów zawierających krystaliczna luteinę, witaminy, kwasy omega 3 i mikroelementy- niezbędne do prawidłowego widzenia.
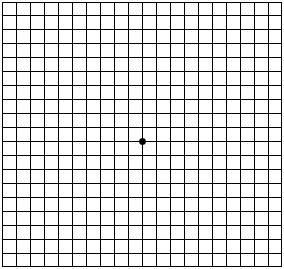
NALEŻY REGULARNIE BADAĆ WZROK U LEKARZA OKULISTY ORAZ SAMODZIELNIE KOTROLOWAĆ WIDZENIE CENTRALNE PRZY POMOCY TESTU AMSLERA.